Hipertensão arterial sistêmica: conheça os tipos de pressão alta!
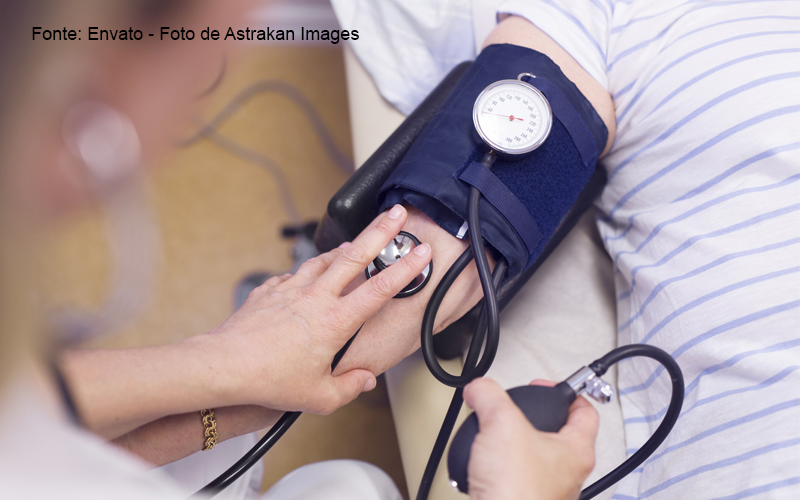
Infarto do miocárdio, acidente vascular cerebral (AVC) e outras enfermidades têm como principal fator de risco a hipertensão arterial sistêmica, ou a “pressão alta” como é popularmente conhecida. Segundo dados do Ministério da Saúde, essa condição afeta pelo menos um a cada quatro adultos no país e representa um dos principais mecanismos que favorece a ocorrência da morte súbita no país, matando 300 mil brasileiros anualmente. Ela também é mais comum em pessoas acima dos 60 anos de idade. Mas como chegamos a esses números tão preocupantes? Esse é o nosso tema de hoje. ¹
O que é hipertensão arterial sistêmica
Antes de definir a hipertensão arterial, é preciso entender que a pressão corresponde à força que o coração faz para que ocorra a distribuição sanguínea pelo corpo. Quando a pressão é alta, significa que o coração precisa fazer um esforço maior do que o normal para que o sangue seja distribuído corretamente.
Entretanto, o fato de a pressão estar alta em uma medição pontual não significa necessariamente que a pessoa sofra de hipertensão. Afinal, são vários os fatores que podem fazer com que a pressão arterial aumente, por isso é natural que ela varie ao longo do dia.
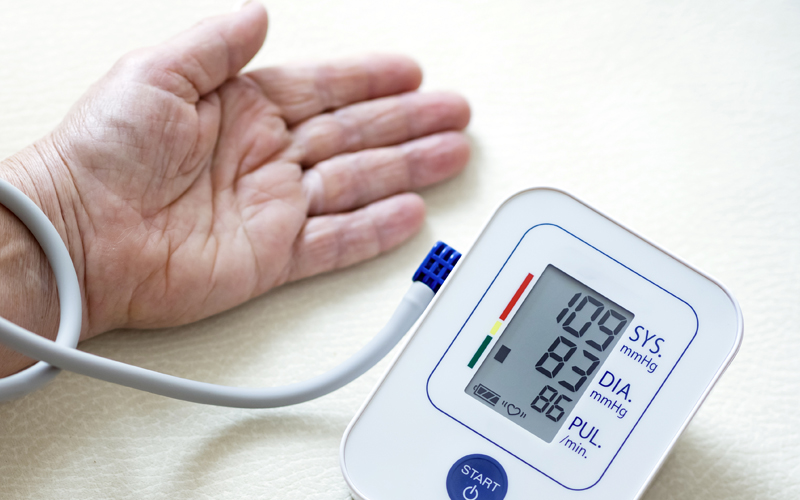
Sendo assim, a elevação dos níveis da pressão sanguínea nas artérias, que chamamos de hipertensão arterial sistêmica, só é considerada uma doença crônica quando os valores das pressões máxima (sistólica) e mínima (diastólica) são iguais ou ultrapassam os 130/80 mmHg (ou 13 por 8) na maior parte do tempo, e especialmente quando se está em repouso. 2, 3
Nesse ponto, você já deve estar se perguntando o que é isso de pressão máxima e pressão mínima, não é? Continue a leitura e entenda melhor o funcionamento do nosso corpo.
Entendendo a aferição da pressão arterial 4
A aferição da pressão realizada por um profissional da saúde é feita utilizando um aparelho chamado esfigmomanômetro e também um estetoscópio. O esfigmomanômetro é posicionado em volta do braço, na região do bíceps, enquanto o estetoscópio é utilizado para ouvir os batimentos cardíacos.

O primeiro número indica a pressão com que o sangue é bombeado do coração para o restante do corpo. Enquanto o segundo refere-se à pressão com que ele retorna para dentro do órgão, fazendo o caminho inverso.
Talvez você se lembre das aulas de Ciências nos tempos de escola, nelas, aprendemos que esses movimentos complementares do coração são chamados de sístole (contração) e diástole (dilatação). Por isso, a combinação dos dois números que indicam a pressão serem denominados pressão sistólica (ou pressão máxima) e pressão diastólica (ou pressão mínima).
A recomendação é que a pressão sistólica não passe de 12 mmHg. Já o segundo valor, o da pressão diastólica, ou mínima, deve ficar em torno de 8 mmHg. É o famoso 12 por 8.
No caso, os números 12 e 8 correspondem, respectivamente, a 120 e 80 milímetros de mercúrio (mmHg), unidade de pressão adotada. Essa pressão precisa ser forte o suficiente para alcançar a circulação periférica (simplificadamente os vasos menores, veias mais finas e das regiões mais extremas do corpo), mas não a ponto de causar danos aos vasos sanguíneos.
Níveis e classificação da hipertensão arterial sistêmica
Antes de apresentar os níveis da hipertensão arterial, é importante lembrarmos que ela é uma condição clínica que depende de múltiplos fatores e caracterizada por uma elevação constante dos níveis de pressão. Assim, seu diagnóstico deve ser feito considerando a média da pressão arterial maior ou igual a 130/80 mmHg verificada em pelo menos três dias diferentes com intervalo mínimo de uma semana entre as medidas.

Ou seja, soma-se a média das medidas do primeiro dia mais as duas medidas subsequentes e divide-se por três. A constatação de um valor elevado em apenas um dia, mesmo que em mais do que uma medida, não é suficiente para estabelecer o diagnóstico de hipertensão.
Atualmente, os níveis de pressão arterial para adultos são divididos da seguinte forma: 5
- Pressão arterial normal – pacientes com pressão sistólica menor que 120 mmHg e pressão diastólica menor que 80 mmHg.
- Pré-hipertensão – pacientes com pressão sistólica entre 120 e 129 mmHg ou pressão diastólica menor que 80 mmHg.
- Hipertensão estágio 1 – pacientes com pressão sistólica entre 130 e 139 mmHg ou pressão diastólica entre 80 e 89 mmHg.
- Hipertensão estágio 2 – pacientes com pressão sistólica acima de 140 mmHg ou pressão diastólica acima de 90 mmHg.
- Crise hipertensiva – pacientes com pressão sistólica acima de 180 mmHg ou pressão diastólica acima de 110 mmHg.
Vale ainda lembrar que situações de estresse físico, como dor, e emocional, como o luto e a ansiedade, por exemplo, podem elevar a pressão arterial, portanto evite fazer a aferição em dias em que fatores assim possam interferir no diagnóstico.
Tipos de hipertensão arterial 6
Agora que já entendemos um pouco melhor como funcionam as diferentes pressões que formam os númerso que definem se o nível da pressão é saudável ou não, é hora de conhecer os dois tipos de hipertensão arterial.
Sim, existem também diferentes tipos de pressão alta… mas calma, vamos explicar isso.

Hipertensão arterial primária
A hipertensão arterial primaria é forma mais comum de hipertensão. É o aumento da pressão que se dá com o envelhecimento, principalmente se relacionado com o aumento da rigidez da parede arterial. Entre 85% e 95% das pessoas com hipertensão arterial têm hipertensão primária.
Esse tipo de hipertensão é consequência da soma de fatores genéticos e ambientais, principalmente os hábitos pouco ou nada saudáveis, como a má alimentação, incluindo o consumo elevado de sal, cafeína, tabagismo e também o sedentarismo, por exemplo.
Hipertensão arterial secundária
A hipertensão arterial secundária é aquela cuja causa é conhecida. Entre 5% e 15% das pessoas com hipertensão arterial têm hipertensão secundária. A identificação de hipertensão em jovens ou quando o tratamento e controle requer uso de vários remédios pode levar o médico a suspeitar de hipertensão secundária.
Diferentes doenças que podem causar hipertensão secundária. Veja:
Causas da hipertensão secundária
- Doenças renais.
- Transtornos hormonais suprarrenais (problemas na glândula suprarrenal, que é responsável por vários hormônios, entre eles, o cortisol, hormônio do estresse).
- Gravidez.
- Estreitamento da válvula aorta.
- Efeitos secundários associados ao uso de medicamentos (analgésicos e remédios para controle de peso, por exemplo).

Tratamentos para pressão alta
É claro que cada caso possui um tratamento específico, mas a parte positiva é que podemos controlar a pressão alta tratando corretamente o problema que a está causando.
Além disso, é sempre bom tomar alguns cuidados, seja para controle ou mesmo para evitar que a pressão arterial fique alta. Esses cuidados também irão contribuir no tratamento aas doenças que têm como consequência a alteração da pressão arterial. Vejamos alguns deles: 7
- Optar por uma dieta equilibrada e saudável, consumir frutas, legumes, verduras.
- Evitar o consumo de frituras, dando preferência à alimentos assados ou cozidos.
- Evitar o consumo de alimentos ultraprocessados, gorduras, carboidratos e refrigerantes.
- Praticar exercícios físicos, ao menos três vezes na semana.
- Ter sono de qualidade também é importante para a recuperação e renovação do corpo e da mente.
- Beber água, em média um a dois litros de água por dia.
- Praticar atividades relaxantes (como a meditação ou ioga, por exemplo).
- Identificar e buscar eliminar ou reduzir os fatores estressantes do cotidiano.
- Reduzir o consumo de sal.
- Reduzir o consumo de cafeína e bebidas alcoólicas.
- Eliminar ou reduzir o consumo de cigarro e outras drogas.
Consequências da hipertensão não controlada 8
Como toda doença, quando não tratada, a pressão alta pode levar à sérias complicações. Dentre as quais podemos citar aquelas que atingem o sistema cardiovascular, renal e nervoso, podendo ainda acarretar aumento do coração.
A hipertensão pode levar à insuficiência cardíaca, aneurismas nos vasos cerebrais e aumentando o risco de acidente vascular cerebral (AVC). Além disso, ela pode atacar os rins e provocar ataques cardíacos ou lesões arteriais em outros órgãos.

Outras complicações relacionadas à hipertensão mal controlada são problemas oculares. A hipertensão pode danificar os vasos sanguíneos na retina, a área atrás do olho onde a imagem é formada, causando a doença conhecida como retinopatia hipertensiva.
Lembre-se que a pressão alta é uma das principais causas de morte súbita no país, matando 300 mil brasileiros anualmente, o que representa 820 mortes por dia, 30 por hora ou uma a cada dois minutos. Portanto, não negligencie a doença, não deixe de tomar corretamente a medicação prescrita pelo médico e faça regularmente a aferição, registro e controle da pressão arterial.
O melhor tratamento ainda é a prevenção
A hipertensão não tem cura e, portanto, seu tratamento acompanhará o indivíduo pela vida toda. A mudança de hábitos diários é tão importante para a pessoa hipertensa quanto o tratamento medicamentoso.
Aliás, nesse sentido, a adoção de uma vida saudável, com controle do peso corporal, prática regular de exercícios físicos, abandono do cigarro e redução e/ou moderação no consumo de álcool e sal, por exemplo, é uma importante contribuição preventiva tanto da hipertensão como de inúmeras outras doenças. Portanto, previna-se!
Cuide de si e de quem você ama! Acompanhe a Supera e compartilhe esse artigo, pois assim você ajuda a levar mais informação e bem-estar para as pessoas a sua volta!
Colaborou com esse artigo:
Cardiologista – CRM 105226
Referências bibliográficas e datas de acesso
1 – Ministério da Saúde – 02/06/2020
2 – Ministério da Saúde – 02/06/2020
3 – PEBMED – 02/06/2020
4 – Superinteressante – 02/06/2020
5 – MDSaúde – 03/06/2020
6 – Manual MSD – 03/06/2020
7 – Via Saúde – 03/06/2020
8 – Ministério da Saúde – 03/06/2020